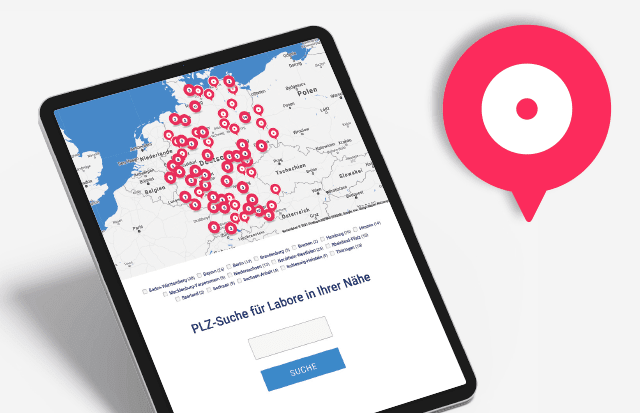
Corona-Diagnostik-Insights: Warum es laborfinder.de gibt
Mit dem Laborfinder kanalisiert der ALM e.V. die zahlreichen Anfragen nach SARS-CoV-2-Testkapazitäten…
ALM – Akkreditierte Labore in der Medizin e.V.
HELIX HUB
Invalidenstraße 113
10115 Berlin
Mit dem Laden der Karte akzeptieren Sie die Datenschutzerklärung von Google.
Mehr erfahren
ALM – Akkreditierte Labore in der Medizin e.V.
HELIX HUB
Invalidenstraße 113
10115 Berlin

Mit dem Laden der Karte akzeptieren Sie die Datenschutzerklärung von Google.
Mehr erfahren
ALM aktuell 05/2021
Eine qualitätsgesicherte und fachärztlich verantwortete Labordiagnostik, die flächendeckend und bedarfsgerecht bei neuen Erkrankungen zur Verfügung steht, ist die Kernkompetenz der fachärztlichen Labore in Deutschland. Dies gilt sowohl ambulant als auch stationär, besonders in der aktuellen COVID-19-Pandemie.
Dr. Michael Müller, 1. Vorsitzender ALM e.V. | Nina Beikert, Vorstandsmitglied ALM e.V.
Seit gut einem Jahr beherrscht SARS-CoV-2 weltweit das gesellschaftliche Leben. Mit der Verfügbarkeit von Impfstoffen erscheint nunmehr eine Überwindung der schwersten und außerordentlich belastenden ersten Phase dieser neuen Infektionserkrankung in greifbarer Nähe. Das Virus, das uns Menschen als einen für die eigene Ausbreitung sehr effizienten Wirt nutzt, wird mit sehr hoher Wahrscheinlichkeit, wie andere Erreger mit der primären Eintrittspforte in den oberen Atemwegen, Bestandteil des globalen Infektionsgeschehens bleiben. Der weitere Verlauf ist dabei schwer vorhersehbar, denn es fehlt noch an Erfahrungen und Erkenntnissen, wie sich SARS-CoV-2 in einer geimpften Gesellschaft ausbreitet und ob oder welche Mechanismen des „Escape“ es findet.
Neben der Hoffnung auf deutliche Besserung durch die Impfung blicken wir daher auch mit Respekt und gewisser Sorge auf die kommenden Jahre. An diesem Punkt der Entwicklung macht es Sinn, das vergangene Jahr zu betrachten und im Sinne von „Lessons learned“ aus dem Blickwinkel der fachärztlichen Labordiagnostik die Erfahrungen und Erkenntnisse aufzuschreiben. Basis dafür sind die Guidelines, die durch den vorhandenen Pandemieplan und dessen COVID-19-spezifische Ergänzungen vom Robert Koch-Institut erarbeitet worden sind. Diese formulieren die primären Ziele eines Pandemieplans: Infektionen erkennen, die weitere Ausbreitung der Infektion eindämmen, besonderer Schutz vulnerabler Gruppen.
Labordiagnostik als ärztliche Leistung und Struktur der fachärztlichen Labore
Labordiagnostik – Medizin mit und aus dem Labor heraus – ist in Deutschland ein fester Bestandteil der ärztlichen Tätigkeit sowie der Versorgung der Bevölkerung. Dabei steht der medizinische Nutzen im Vordergrund. Es war eine außergewöhnliche Leistung der Fachärzt*innen für Mikrobiologie, Virologie und Infektionsepidemiologie sowie der Fachärzt*innen für Laboratoriumsmedizin in Deutschland, dass sie bereits wenige Wochen nach Veröffentlichung der PCR-Methode zum Nachweis von SARS-CoV-2 durch das Konsiliarlabor für Coronaviren am Institut für Virologie der Charité – Universitätsmedizin Berlin viele tausend Proben qualitätsgesichert und zuverlässig auf das neue Coronavirus untersuchen konnten.
Nur wenig später ging von einem deutschen Anbieter für externe Qualitätskontrolle, INSTAND e.V., die weltweit erste Initiative für einen Ringversuch „SARS-CoV-2“ aus. Dies war eine weitere wichtige Maßnahme zur Optimierung der Qualitätssicherung in der Labordiagnostik dieser neuartigen Viruserkrankung.
Die besondere Struktur einer flächendeckenden ambulanten wie stationären fachärztlichen Labordiagnostik, der breite „Mix“ aus regional und überregional tätigen Strukturen der Facharztlabore ganz unterschiedlicher Größe mit gut vernetzten Akteuren, war einer der Schlüsselfaktoren für den in Deutschland sehr früh gelungenen Aufbau einer enormen SARS-CoV-2-PCR-Kapazität – und damit eine wichtige Voraussetzung, um das Pandemiegeschehen einschätzen und die Infektionen eindämmen zu können.
Die ärztliche Verantwortung für die Labordiagnostik brachte im Vergleich zu anderen Ländern zudem den Vorteil, dass nicht nur reine Messergebnisse kommuniziert wurden, sondern eine medizinische Einordnung und Beratung der behandelnden Ärzte vorgenommen wurde, etwa durch die Differenzierung zwischen Infektion und Infektiosität.
Klare Signale der Verantwortlichen – Pandemieplan aufstellen – Vernetzung der Akteure
Wenige Woche nach dem ersten Fall einer SARS-CoV-2-Infektion in Deutschland Ende Januar 2020 zeichnete sich ab, dass COVID-19 in Deutschland und Europa angekommen war und sich ausbreiten würde. Die (gesundheits-)politisch Verantwortlichen erkannten frühzeitig den Ernst der Lage. Die zum Februar 2020 getroffenen Beschlüsse zur Finanzierung der Leistungen in der ambulanten Versorgung setzten ein klares Signal, alle Anstrengungen zu unternehmen, die Diagnostik als einen wesentlichen Aspekt in der Pandemieeinschätzung und -bewältigung zu sichern und voranzutreiben.
Im März 2020 erarbeitete das Robert Koch-Institut (RKI) COVID-19-spezifische Ergänzungen zum Nationalen Pandemieplan und veröffentlichte diese auf seiner Internetseite als Grundlage für die wesentlichen Maßnahmen zur Bekämpfung der COVID-19-Pandemie (siehe Abb. 1).
Es gehört zu den Kernaufgaben und bei SARS-CoV-2 auch den bedeutsamen Leistungen des Robert Koch-Institutes als dem zentralen nationalen Public Health-Institut in Deutschland, in der COVID-19-Pandemie in einem lernenden Prozess Empfehlungen für Politik, Ärzteschaft und Gesellschaft zu erarbeiten und zu publizieren. So wurden eine Vielzahl an bedeutsamen Dokumenten erstellt, die sich mit allen Aspekten von SARS-CoV-2 befassen. Eine zentrale Herausforderung war und bleibt es, die wachsende Fülle an Informationen für alle Adressaten zu filtern und die für die jeweilige Tätigkeit wichtigsten bereitzustellen. Hier wäre eine einfachere und auch in einem dynamischen Prozess für Nutzer*innen gut handhabbare Informationsplattform zu entwickeln.
Für eine möglichst effiziente Arbeit ist die Vernetzung der Akteure von großer Bedeutung. Die COVID-19-Pandemie berührt alle Aspekte des gesellschaftlichen Lebens. In der medizinischen Versorgung ist eine interdisziplinäre Zusammenarbeit von ambulanter und stationärer Versorgung, des öffentlichen Gesundheitsdienstes und der übergeordneten verantwortlichen Behörden der Gesundheitsverwaltung notwendig. In der Diagnostik, speziell der SARS-CoV-2-Testung, wurde früh eine zunächst beim RKI, dann beim BMG angesiedelte Arbeitsgruppe ins Leben gerufen, die im Juli 2020 einen Bericht zur Optimierung der Laborkapazitäten veröffentlichte und im weiteren Verlauf fachliche Fragen diskutierte.
Die Ärzteschaft brachte sich eigeninitiativ und selbstständig in die Diskussion ein und nahm den ihr zugehörigen Teil der Verantwortung aktiv wahr, indem zum Beispiel von der Bundesärztekammer im November 2020 ein Ärztlicher Pandemierat initiiert wurde, der ebenfalls breit und interdisziplinär organisiert ist. Eine noch breitere Vernetzung der verfassten ärztlichen Strukturen durch eine engere Zusammenarbeit der beiden Spitzenorganisationen Bundesärztekammer und Kassenärztliche Bundesvereinigung sowie die Beteiligung von Fachgesellschaften und Berufsverbänden könnten für die Pandemiebewältigung von großem Nutzen sein.
Testkriterien: anlassbezogen, mit medizinisch-diagnostischer Relevanz
Ebenso entstanden auf Bundesebene fachübergreifende Arbeitsgruppen zur Etablierung und Fortentwicklung einer Teststrategie. Die Arbeitsgruppe Laborkapazität am Robert Koch-Institut publizierte im Juli 2020 einen „Bericht zur Optimierung der Laborkapazitäten zum direkten und indirekten Nachweis von SARS-CoV-2 im Rahmen der Steuerung von Maßnahmen“. Das RKI entwickelte die Testkriterien für die SARS-CoV-2-Diagnostik und passte diese regelmäßig dem jeweiligen Kenntnisstand an. Damit sollte anlassbezogen eine möglichst breite Testung aller medizinisch-diagnostisch relevanten Fälle erreicht werden. Gleichzeitig sollten aus dem Blickwickel der Infektionsepidemiologie alle potenziellen Infektionsrisiken umfänglich erfasst werden, um hierüber die Kontaktpersonennachverfolgung sowie den Schutz vulnerabler Gruppen vor einer SARS-CoV-2-Infektion zu ermöglichen.
Nationale Teststrategie „Testen, testen, testen – aber gezielt“
Ebenfalls sehr früh in der Pandemie, im April 2020, entwickelte das Bundesministerium für Gesundheit seine Grundlage für eine Teststrategie unter dem Motto „Testen, testen, testen – aber gezielt“ mit klarem Fokus auf die möglichst frühe Erkennung von Infektionen, die Identifizierung von Kontaktpersonen und Unterbrechung von Infektionsketten sowie den Schutz der vulnerablen Gruppen in der Gesellschaft. Auf dieser Grundlage wurde die zugehörige Rechtsverordnung des BMG entwickelt, die das außerhalb der Krankenversorgung erforderliche Testgeschehen im Sinne von Public Health adressierte.
Es wurde das Ziel verfolgt, eine anlassbezogene und möglichst breite wie niedrigschwellige Testung auf SARS-CoV-2 zu ermöglichen. Von dieser Linie wurde im Sommer 2020 mit der Entscheidung zunächst zur kostenlosen Testung, später mit der Testpflicht für Reiserückkehrer*innen abgewichen, um auf diese Weise das Risiko des Eintrages von auf Auslandsreisen akquirierten Infektionen durch zeitnahe Testung nach Rückkehr wirksam einzudämmen. Die Masse an damit verbundenen zusätzlichen, bisweilen auch anlasslosen PCR-Tests brachte die Labore an und vielfach über ihre Belastungsgrenze, da zu diesem Zeitpunkt die für die Testung notwendigen Materialien noch eingeschränkt zur Verfügung standen.
Diese Entwicklung kann künftig vermieden oder deutlich abgeschwächt werden, wenn zur Umsetzung der Ziele im Pandemieplan auch die dazu verfügbaren Ressourcen besser berücksichtigt werden. Dabei hat sich auch gezeigt, dass ein bloßes Ausweichen auf dann frei angebotene PCR-Testkapazitäten teilweise erhebliche Probleme in der Gesamtqualität der so vergebenen Prozesse bedingt und für das Erreichen des übergeordneten Ziels eher hinderlich ist.
Es konnte auch beobachtet werden, dass aufgrund der Rahmenbedingungen und der über die sehr uneinheitliche politische Kommunikation geweckte Erwartungshaltung der Reisenden eine nicht unerhebliche Zahl an PCR-Testungen zu einem diagnostisch nicht optimalen Zeitpunkt durchgeführt wurden. Im Ergebnis wurden SARS-CoV-2-Infektionen wegen zu früher Testung direkt bei der Einreise auch übersehen.
Die „Nationale Teststrategie“ wurde erstmals im Juli 2020 als übersichtliche Grafik auf der Homepage des RKI veröffentlicht, um eine rasche Orientierung für die Entscheider*innen und Verantwortlichen bereitzustellen. Diese Grafik wird entsprechend der Entwicklung der Pandemie und der sich daraus ergebenden Weiterentwicklung der Coronavirus-Testverordnung regelmäßig aktualisiert. Leider entstand der Eindruck, dass diese weder in der Fachöffentlichkeit der Ärzteschaft noch in den Medien ausreichend wahrgenommen wurde. So erscheint es notwendig, hier über andere Formen der aktiven Kommunikation nachzudenken. Das gilt auch für die wichtigen Empfehlungen des RKI zur Diagnostik sowie Indikationsstellung für eine Testung von Personen auf das Vorliegen einer SARS-CoV-2-Infektion. Gerade die hier erarbeiteten und immer wieder aktualisierten Dokumente und grafisch gut aufgearbeiteten Poster sollten nachdrücklicher kommuniziert werden.
Aufbau enormer SARS-CoV-2-Testkapazitäten durch Facharztlabore und IVD-Hersteller
Unter dem Gesichtspunkt des Infektionsschutzes und einer möglichst umfassenden Einschätzung der Pandemieausbreitung und -entwicklung stellt die rasche Verfügbarkeit hoher PCR-Testkapazitäten in den fachärztlichen Laboren, die verbunden sind mit der entsprechenden fachlichen Kompetenz zur Beratung und Befundinterpretation, einen im internationalen Vergleich wichtigen Erfolgsfaktor für Deutschland dar. Nach der Veröffentlichung der PCR-Methode durch das Konsiliarlabor für Coronaviren begannen erste IVD-Hersteller mit der Entwicklung und Produktion von Reagenzien.
Entsprechend dem steigenden Bedarf investierten die fachärztlichen Labore in den raschen Aufbau von SARS-CoV-2-PCR-Kapazitäten, für die ab Mai 2020 auch CE-zertifizierte Testkits und zunehmend auch automatisierte Analysensysteme verfügbar waren. So entstanden in nur drei bis vier Monaten SARS-CoV-2-PCR-Kapazitäten im Umfang von wöchentlich einer Million Untersuchungen. Trotz massiver Investitionen der Diagnostika-Hersteller in neue Produktionsanlagen konnte jedoch der global exponentiell steigende Bedarf an Reagenzien, Verbrauchsmaterialien und Analysengeräten nicht zu jeder Zeit vollständig gedeckt werden.
Zusammen mit den flächendeckenden Logistikstrukturen der fachärztlichen Labore für den Probentransport, der Bereitstellung von Abstrichmaterialien, der in der Auftrags- und Befundkommunikation schon weit entwickelten Digitalisierung und der bestehenden Vernetzung der Labore über den ALM e.V. als wichtigen fachärztlichen Berufs- und Interessenverband war es möglich, in sehr kurzer Zeit auf die Herausforderungen zu reagieren und Lösungen zu erarbeiten. Hierbei konnten die Labore auf bereits zuvor gemachten Erfahrungen, z. B. bei der „Schweinegrippe“ (H1N1-Pandemie) in den Jahren 2009/10, und entsprechend guten Infrastrukturen in den Facharztlaboren aufbauen.
Der hohe und effiziente Organisationsgrad in der deutschen Laborlandschaft war in der frühen Pandemiephase von großem Vorteil. So standen schon früh deutlich mehr PCR-Testkapazitäten zur Verfügung, als es der unmittelbare pandemiebedingte Bedarf an Testungen erforderte. Diese „Reserven“ bewährten sich bereits im Frühsommer bei dem großen Ausbruch an SARS-CoV-2-Infektionen in der Fleischindustrie in NRW.
Nach der Etablierung der SARS-CoV-2-PCR wurde mit der Entwicklung von SARS-CoV-2-Antikörpertests und ab Herbst auch -Antigentests und schließlich seit Januar 2021 mit der SARS-CoV-2-Genomsequenzierung sowie der -Punkmutations-PCR zur Aufdeckung von „Variants of Concern“ das diagnostische Portfolio komplettiert. In allen Phasen und Bereichen haben sich die Struktur der Laborlandschaft in Deutschland und das hohe Maß an Eigeninitiative und Professionalität bewährt.

Mit dem Laborfinder kanalisiert der ALM e.V. die zahlreichen Anfragen nach SARS-CoV-2-Testkapazitäten…

Silvester 2019/20: Wir hatten uns alle ein frohes Neues gewünscht und auf die „Goldenen Zwanziger“ angestoßen. Über ein Jahr Pandemie später wissen wir: Das Jahr 2020 war ein sehr besonderes Jahr, an das wir uns alle sicherlich noch lange erinnern werden.

Die Pandemie hat den Mitarbeiterinnen und Mitarbeitern in den fachärztlichen Laboren viel abverlangt. Seit mehr als einem Jahr …
Kommunikation in die Gesellschaft mit einfachen, klaren Botschaften, Ehrlichkeit und Transparenz
Mit der Verfügbarkeit immer weiter steigender PCR-Testkapazitäten wuchsen jenseits der medizinischen Perspektive, in deren Fokus die Identifizierung von Infizierten, die rasche Nachverfolgung von Kontaktpersonen zur Identifizierung von Infektionsketten und darüber hinaus die präventive Testung zum Schutz vulnerabler Gruppen stand, „Begehrlichkeiten“ aus dem gesellschaftlichen Leben. Vor dem Hintergrund der Erfahrungen aus dem ersten Lockdown im Frühjahr entwickelte sich die Hoffnung, man könne sich mit einem negativen SARS-CoV-2-Befund „freitesten“ und die Pandemie auch mit gelockerten Hygienemaßnahmen kontrollieren.
Besonders im Spätsommer, als vor dem Hintergrund des geringen SARS-CoV-2-Infektionsgeschehens Lockerungen in Kraft traten und das Reisegeschehen deutlich zunahm, wurden durch die gezielten Testungen von Reiserückkehrer*innen zunehmend COVID-19-Fälle entdeckt. Die Pandemie gewann wieder deutlich an Dynamik. Wurden im Frühjahr 2020 die 7-Tages-Inzidenzwerte von 35/100.000 oder gar 50/100.000 als sehr bedrohlich empfunden, gab es ab Herbst Regionen mit vielfach höherer wöchentlicher Inzidenz. Die Toleranzschwelle, welche Infektionszahlen als akzeptabel wahrgenommen wurden, stieg deutlich an.
Die Meinungs- und Debattenvielfalt, insbesondere die uneinheitliche Vorgehensweise der einzelnen Bundesländer, führte zunehmend zu unklaren Botschaften an die Bevölkerung und zu Unverständnis für die einzelnen Maßnahmen. Wer das Vertrauen der Bevölkerung gewinnen und erhalten möchte, ist gut beraten mit hoher Transparenz, Verlässlichkeit und Offenheit sowie Ehrlichkeit in den Aussagen. Hier kommt den Medien eine besondere Aufgabe und Verantwortung zu, denn sie sind es, die die Informationen in die Gesellschaft hineintragen.
Point-of-Care-Antigentests („Schnelltests“), Selbsttests und private Testzentren
Mit den Antigentests zum Nachweis von SARS-CoV-2, zunächst in Form der Point-of-Care-Tests (POCT) zur Anwendung durch medizinisches Fachpersonal, wurde auch seitens der Hersteller der Eindruck eines nahezu unlimitierten Testangebotes in der Bevölkerung geweckt. Zusätzlich befördert wird dies durch die vehement geforderte Zulassung von SARS-CoV-2-Antigentests zur Eigenanwendung („Selbsttests“). Wie bei den „PCR-Testungen für alle“ ist auch hier die Sehnsucht groß, die geltenden Hygiene- und weiteren Schutzmaßnahmen überflüssig zu machen. Point-of-Care-Antigentests können in vielen Fällen bisher nicht entdeckte Infektionen erkennen und stellen, klug und zielgerichtet genutzt und angewendet, eine sinnvolle Ergänzung bereits bestehender und umgesetzter Infektionsschutz- und Hygienekonzepte dar.
Der Erfolg für eine weitere Eindämmung der COVID-19-Pandemie mit breiter Nutzung von Antigentests hängt jedoch entscheidend von der Compliance der Bevölkerung bezüglich der weiteren Infektionsschutzmaßnahmen ab. Es wird darauf ankommen, dass jede Person eigenverantwortlich und möglichst gut informiert handelt. Zusätzlich ist es wichtig, dass die Ärzteschaft ihnen zur Seite steht und dabei hilft, insbesondere durch eine verantwortungsvolle Aufklärung und Betreuung.
Dabei bleibt es von entscheidender Bedeutung, positive Antigen-Schnelltests durch PCR-Tests zu bestätigen und zwecks Einleitung entsprechender Maßnahmen wie Quarantäne oder Kontaktnachverfolgung an die Gesundheitsämter zu melden. Nur über diesen Weg kann zudem der Überblick über das eigentliche Infektionsgeschehen sichergestellt werden.
Mit den privaten und primär als Geschäftsmodell ausgelegten Testzentren entstanden auch Strukturen außerhalb der ärztlichen Praxis. Als ein kritisches Signal ist dabei zu bewerten, dass in den BMG-Rechtsverordnungen der Arztvorbehalt in der Heilkunde bei der SARS-CoV-2-Diagnostik aufgehoben wurde. Ob allein mit dem breiten Angebot von SARS-CoV-2-Tests das Infektionsgeschehen nachhaltig eingedämmt werden kann, erscheint fraglich. Der Blick über die Grenzen hinweg in Länder, die damit Erfahrung haben, weist eher darauf hin, dass vermehrtes Testen den mit Lockerungen verbundenen Wiederanstieg der Neuinfektionen nicht aufzuhalten vermag.
Es scheint eher so, dass die Anzahl der durchgeführten Tests bzw. der Grad der Freizügigkeit des Zuganges zur SARS-CoV-2-Diagnostik alleine wenig Einfluss auf das Infektionsgeschehen hatte und hat in der Weise, dass dadurch die Pandemie hätte eingedämmt werden können. Erfahrungsberichte und Studien vermitteln jedoch den Eindruck, dass anlassbezogene Labordiagnostik zusammen mit einem am Ergebnis ausgerichteten Verhaltensmanagement durchaus positive Effekte erzielen können.
Das Zusammenspiel aus einem einrichtungsspezifischen Hygienekonzept und dem Angebot einer niedrigschwellig verfügbaren SARS-CoV-2-Diagnostik erlaubt den Betroffenen, insbesondere bei Risikokontakten oder der Entwicklung von Symptomen, frühzeitig Klarheit über eine mögliche Infektion zu erlangen und weitere Infektionen zu vermeiden.
SARS-CoV-2-Diagnostik ist ärztliche Aufgabe – wir übernehmen Verantwortung
Wichtig ist und bleibt, die Sensibilität für die strikte und konsequente Einhaltung der grundlegenden Verhaltensregeln zum Infektionsschutz, AHA + L + App nutzen + Kontaktreduktion, zu schärfen. Das gilt unabhängig vom Testergebnis. Den Ärztinnen und Ärzten wie auch allen anderen Verantwortlichen im Labor kommt hierbei eine besondere Rolle zu. Wir sind mit der Diagnostik vertraut und kennen die Leistungsfähigkeit und die Leistungsgrenzen der verfügbaren Methoden und Tests, interpretieren diese, helfen bei der Einordnung von Sensitivität, Spezifität und beraten zur Bedeutung von negativ und positiv prädiktivem Wert (NPV, PPV) in der Zusammenarbeit mit den zuweisenden Praxen und Krankenhäusern und auch im Gespräch mit ratsuchenden Patientinnen und Patienten.
„Als fachärztliche Labore sind wir dazu aufgerufen, die Facharztgebiete der Laboratoriumsmedizin sowie Mikrobiologie, Virologie und Infektionsepidemiologie klar für uns zu beanspruchen. Die damit verbundene Verantwortung sind wir seit vielen Jahren gewohnt.“
Als fachärztliche Labore sind wir dazu aufgerufen, die Facharztgebiete der Laboratoriumsmedizin sowie Mikrobiologie, Virologie und Infektionsepidemiologie klar für uns zu beanspruchen. Die damit verbundene Verantwortung sind wir seit vielen Jahren gewohnt. In den vergangenen Monaten haben wir eine zusätzliche Verantwortung übernommen: Seit Ende Februar 2020 erfassen wir wöchentlich Zahlen, Daten und Fakten zum SARS-CoV-2-Testgeschehen in Deutschland, werten diese aus und informieren regelmäßig die teilnehmenden Labore, Bundes- und Landesbehörden sowie das RKI. Wir befassen uns mit Entwürfen zu Verordnungen und Gesetzen und bringen uns aktiv in die Debatte um Lösungen und Verbesserungen ein.
Wir, die Verantwortlichen und Fachärzt*innen sowie alle Mitarbeiter*innen im Labor, sind dankbar dafür, für unsere Arbeit und unser Engagement so außerordentlich viel positive Anerkennung und Wertschätzung erfahren zu haben. Das bestärkt uns darin, weiterhin alle Kräfte für eine gute Versorgung mit fachärztlich verantworteter Labordiagnostik zu mobilisieren.
Für die anstehende Zeit bleibt es, aufbauend auf den positiven Erfahrungen in der Pandemie, wichtig, dass es eine gute und effiziente Vernetzung der neuen wissenschaftlichen Erkenntnisse gibt, wir uns dabei auf die erfolgreiche internationale Zusammenarbeit stützen und in den Entscheidungs- und Handlungssträngen die jeweils Verantwortlichen noch näher zusammenbringen.
Links zu Dokumenten, die im Artikel erwähnt werden:





Mit dem Laborfinder kanalisiert der ALM e.V. die zahlreichen Anfragen nach SARS-CoV-2-Testkapazitäten…

Silvester 2019/20: Wir hatten uns alle ein frohes Neues gewünscht und auf die „Goldenen Zwanziger“ angestoßen. Über ein Jahr Pandemie später wissen wir: Das Jahr 2020 war ein sehr besonderes Jahr, an das wir uns alle sicherlich noch lange erinnern werden.

Die Pandemie hat den Mitarbeiterinnen und Mitarbeitern in den fachärztlichen Laboren viel abverlangt. Seit mehr als einem Jahr …
ALM – Akkreditierte Labore in der Medizin e.V.
HELIX HUB | Invalidenstraße 113
10115 Berlin
© 2024 ALM – Akkreditierte Labore in der Medizin e.V.
Bleiben Sie informiert und erhalten Sie relevante Nachrichten und Updates zur Labordiagnostik per E-Mail. Abonnieren ist ganz einfach: Nutzen Sie unser Formular und bestätigen anschließend Ihre E-Mail-Adresse. Diesen Service können Sie jederzeit mit einem Klick wieder abbestellen.